Аппендицитом называют острое воспаление червеобразного придатка слепой кишки, называемого аппендиксом. Воспаление возникает очень быстро, после моментально прогрессирует и переходит в осложненную стадию – перитонит или пилефлебит (гнойные абсцессы брюшины).

Консервативное лечение аппендицита не используется – болезнь нельзя вылечить с помощью медикаментозной терапии, поможет только операция. Если не провести ее в течение 12-15 часов у взрослого и в течение 4-6 часов у ребенка, то вероятность летального исхода слишком высока. Вот почему так важно вовремя провести диагностику болезни и выявить симптомы аппендицита.
Почему возникает
Аппендицит считается самым распространенным хирургическим заболеванием. Примерно каждый пятый человек на планете может столкнуться с этим недугом. Причем возникнуть воспаление аппендикса может в любом возрасте (самым опасным считается период с 35 до 40 лет). Проявляется только в виде обострения, хронической формы аппендицита не существует.
Несмотря на распространенность аппендицита, до сих пор нет четкого научного объяснения, по каким причинам происходит воспаление в аппендиксе. Но есть три распространенные теории:
- инфекционная причина;
- механическая причина;
- сосудистая причина.
Инфекционная причина предполагает, что через каловые массы, проходящие по кишечнику, патогенные микроорганизмы могут попадать в аппендикс, после чего начинают быстро размножаться и вызывать воспаление. Такими микроорганизмами могут быть бактероиды и анаэробные кокки, кишечная палочка, клебсиелла, энтерококки и др. Теория об этой причине появилась из-за того, что у слишком большого процента больных с хроническими инфекционными заболеваниями в течение пары лет развивается воспаление аппендикса. В особой зоне риска находятся люди, перенесшие амебиаз, туберкулез, иерсиниоз, брюшной тиф, хронические паразитарные инфекции.
Механическая причина появления аппендицита основывается на том, что в кишечнике происходит забивание его просвета и отросток начинает получать мало полезных веществ. Блокаду могут создавать паразиты, опухоли, инородные тела, лимфоидные фолликулы. Теоретически причиной такой «пробки» может стать и неправильная еда. Например, существует предположение, что если есть твердую пищу (например, семечки со шкурками), то она образует каловые камни, которые долго выводятся и мешают нормальной работе отделов кишечника.
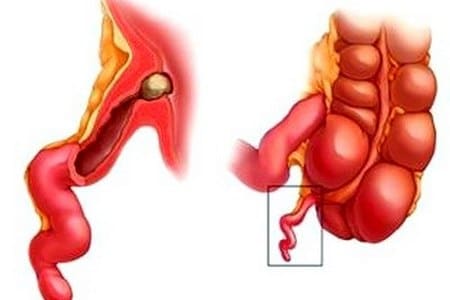
Наконец, третья причина, сосудистая, основывается на том, что из-за нервной патологии (например, после сильного стресса, депрессии, чрезмерной возбудимости) происходит нарушение кровоснабжения и аппендикс начинает получать слишком мало крови. Итог – быстропрогрессирующее воспаление.
Как распознать?
Коварство аппендицита в том, что на самой ранней стадии симптомы «маскируются» под другие заболевания. Действительно, самый явный симптом, боль в животе, характерен для сотни диагнозов – заражение глистами, отравление, грипп, миома матки у женщин, аллергия на лактозу и даже пневмония. Вторичные симптомы аппендицита вроде тошноты, рвоты, диареи, повышения температуры тоже могут означать сотни различных заболеваний.
У специалистов есть ряд симптоматических обследований пациента, которые позволяют провести диагностику и назначить затем правильное лечение. Существует несколько десятков методов, но самой популярной считается диагностика по симптомам Щеткина-Блюмберга, Ситковского, Воскресенского, Ровзинга, Бартомье-Михельсона, Образцова:
- Обследование по симптому Щеткина-Блюмберга. Это самый распространенный способ обнаружить признаки аппендицита: надо нажать на правую подвздошную область (правая боковая часть, чуть ниже пупка), при этом больной ощущает небольшое усиление боли. При резком отпускании руки больной испытывает сильный спазм, который в течение 20-30 секунд утихает.
- Обследование по симптому Ситковского. Пациенту надо лечь на левый бок. Ели после этого возникли острые боли в правой подвздошной части живота, то это может указывать на воспаление отростка.
- Обследование по симптому Воскресенского. Его еще называют симптомом «скольжения». Через натянутую на животе рубашку врач осуществляет скользящие движения руками сверху вниз. При аппендиците чаще всего при движениях вверх боль отсутствует, а при скольжении вниз боль возникает в правой подвздошной области.
- Обследование по симптому Ровзинга. Пациент находится в положении на спине. Врач левой рукой надавливает на переднюю стенку живота в левой повздошной зоне, правой рукой делает несколько толчковых нажатий в правой части живота. При аппендиците пациент начинает чувствовать острые боли в районе совершаемых толчков.
- Обследование по симптому Бартомье-Михельсона. Похоже на диагностику по Ситковскому. Пациент Пациент находится в положении лежа на левом боку, в это время врач осуществляет пальпацию слепой кишки, что провоцирует усиление боли.
- Обследование по симптому Образцова. Врач медленно поднимает выпрямленную правую ногу пациента и одновременно надавливает рукой на правую подвздошную часть живота. Возникает резкая боль.
- Обследование по симптому Михельсона. Проводится только для беременных. Женщина ложится на правый бок. Сразу же у пациентки возникают боли в правой части брюшины, что обусловлено давлением увеличенной матки на воспалившийся аппендикс.
Особенности у детей и стариков
Течение острого аппендицита у малышей и стариков имеет свои характерные черты, усложняющие диагностику и последующее лечение. У детей недоразвитие большого сальника и гиперергическая реакция организма приводят к тому, что болезнь прогрессирует молниеносно. Если у взрослого симптомы проходят все стадии примерно за 12-16 часов, то у ребенка это занимает всего 4-6 часов.
Кроме того, практически всегда аппендицит у детей сопровождается сильной рвотой, интенсивной диареей, высокой температурой. Эти симптомы характерны для острого инфекционного заболевания, от которого по ошибке и начинают лечить ребенка.
Что касается пожилых мужчин и женщин, то у них наблюдается снижение реактивности организма (стертость клинических симптомов). Это может стать причиной поздней диагностики и запоздалого лечения пациента. Осложняет ситуацию и тот факт, что многим старикам противопоказан наркоз из-за сердечнососудистых заболеваний. К сожалению, лечить воспалившийся аппендикс одними антибиотиками невозможно, так что приходится идти на риск – делать наркоз и проводить хирургическое лечение (делать операцию на брюшной полости).
Важные правила при подозрении на недуг
Есть пара правил лечения аппендицита:
- При появлении даже малейшего подозрения на аппендицит не надо пытаться проводить лечение самостоятельно, следует незамедлительно вызвать скорую помощь. В этом вопросе лучше перестраховаться, чем запустить болезнь. Помните, что на кону жизнь!
- Лечение аппендицита без операции невозможно. Не существует лекарств, которые могли бы убрать воспаление и спасти пациента.
- Нельзя самостоятельно пить обезболивающие препараты и таблетки, убирающие температуру или другие симптомы. Они могут смазать клиническую картину. Симптомы временно исчезнут и диагностика аппендицита, проводимая врачом, окажется затруднительной. Все лекарства для лечения должен назначать только врач после проведения диагностики.
- При остром воспалении аппендикса нельзя принимать ванну или ставить теплые грелки – лечение прогреванием только ускорит развитие воспалительного и гнойного процесса.

Постановка диагноза и проведение операции
Прежде чем будет проведено операционное лечение, пациента, доставленного в клинику, обследуют для более точного диагностирования болезни. В больнице пациентам еще раз делают серию симптоматических диагностик (по методам Щеткина-Блюмберга, Воскресенского, Ровзинга, Бартомье-Михельсона, Образцова и пр.), а также проводят:
- Анализ крови, который показывает количество лейкоцитов. Если значение завышенное – началось воспаление.
- Анализ мочи для определения уровня красных и белых кровяных клеток и наличия инфекции в моче.
- Рентген брюшной полости. При этой диагностике выявляется закупорка канала в аппендиксе.
- Ультразвуковая диагностика брюшины. Позволяет обнаружить увеличенный аппендикс или абсцесс.
- Компьютерная томография. Позволяет обнаружить воспаление в брюшине и определить состояние аппендикса.
Если диагностика подтвердит наличие аппендицита, то пациент незамедлительно отправляется на хирургический стол. Классическая операция представляет собой удаление аппендикса через разрез (от 2 до 10 сантиметров) в правой подвздошной части брюшины. После такого операционного лечения остается достаточно большой шрам.
Меньший шрам остается после эндоскопической операции, которую проводят почти все современные частные клиники. Хирургом делается очень маленький разрез, куда вводится трубка с камерой (брюшина не раскрывается, а просматривается на мониторе) и специальные инструменты, которыми и удаляется аппендикс.
Еще один вид современного хирургического лечения аппендицита – лапароскопия, при которой эндоскопический инструмент вводят не через разрез, а через небольшой прокол в животе. Это самый щадящий способ удаления аппендикса, так как при нем во много раз сокращается восстановительный период, а шрама нет вовсе.
Бояться операций по удалению аппендикса не стоит. Современная медицина шагнула далеко вперед, и риск осложнений в процессе удаления аппендикса нулевой (если, конечно, обращение в клинику и лечение были своевременными, а не на последней стадии нагноения). Удаление неосложненного аппендицита занимает около получаса. Но вот в случае, когда воспаление перешло в гангренозную стадию, операция может продлиться несколько часов.
Как проходит восстановление пациента
После удаления воспаленного аппендикса необходимо пройти курс восстановления. Реабилитационное лечение происходит достаточно быстро и почти всегда имеет положительный исход без каких-либо осложнений. В первую очередь придется посидеть на специальной диете. В первый день после операции полностью исключена еда, пациенту можно пить только воду, чай или кисель. На второй день после операции пациентам разрешается есть жидкие каши и бульоны. На третий день можно понемногу добавлять в меню фрукты и овощи.
Заживление кишечника наступает примерно к концу первой недели. К этому времени пациент начинает есть практически все привычные продукты. Запрещены только алкоголь, острые приправы, жареные блюда, торты, соусы, консервированные продукты – их нельзя есть в течение месяца после операции.
Что касается лекарств, то особых средств в послеоперационный период не принимается. Только в первые дни врач может назначить антибиотики, которые предотвратят нагноение шва и повышение температуры. Более продолжительный курс антибиотических препаратов назначается, только если аппендицит был осложненный (с признаками перитонита).
Напоследок еще раз напомним: главное при возникновении симптомов аппендицита – не пытаться устранить их самостоятельно. Причина возникновения болей в животе всегда очень серьезна, и если они вызваны воспалением аппендикса, то лечить в домашних условиях болезнь невозможно. При появлении симптомов важно как можно быстрее обратиться в клинику, где будет проведена диагностика аппендицита и сделана операция. Берегите себя и следите за своим здоровьем!
comments powered by HyperComments


